大腸息肉 恐大腸直腸癌病灶
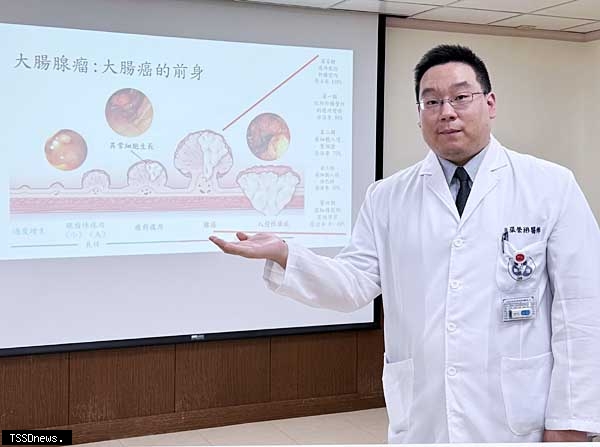
▲麻豆新樓醫院大腸直腸外科醫師張榮彬說明大腸內息肉從過度增生到病變過程,呼籲及早診斷及早治療以免延誤病情。(記者李嘉祥攝)
66歲的陳女士身體一向健康,日前突然出現血便和腹痛,持續發作一個月後至麻豆新樓醫院大腸直腸外科門診求診,張榮彬醫師先初步問診了解基本病史和病程後安排大腸鏡檢查,發現乙狀結腸連接部其管腔內幾乎被腫瘤所佔據,以大腸鏡進行組織切片,病理報告為惡性腺瘤,經分期診斷檢查後施行腹腔鏡前低位切除術,最終病理診斷為第三期大腸癌,因有局部淋巴結移轉,後續搭配化學治療鞏固存活率,目前門診追蹤未再復發。
張榮彬醫師表示,大腸直腸癌常見風險因子包括年齡、家族史、吸菸、喝酒、高脂肪飲食、低纖維飲食、排便習慣不正常等,五十歲以上男性多於女性,長期進食高脂肪、紅肉、高動物蛋白、低纖維飲食及油炸食品者,以及久坐、缺乏運動、肥胖、排便習慣不正常及少喝水為高風險因子;很多大腸內息肉日久就會成為癌發病灶,提醒有家族史或相關病史患者,最好從青少年時期開始做大腸息肉篩查,否則到四十五歲時,有九成機會罹患大腸直腸癌。
張榮彬醫師說,大腸直腸癌常見症狀包括腹脹或腹痛、血便或黏液便、排便習慣改變、大便變細、貧血、腹瀉或便秘等,且因糞便生理形成關係,左右側大腸癌臨床表現不同,左側大腸癌最常見症狀是排便習慣改變,不是拉肚子就是便秘,右側大腸癌則是常見大變潛血、慢性貧血、體力衰退等,以大腸鏡檢查組織切片最為準確,若有相關風險因子存在或長時間症狀未緩解,會建議至門診就診並接受醫師評估。
張榮彬醫師指出,腹腔鏡大腸直腸癌切除手術屬微創手術,是利用腹腔鏡及相關器械通過小切口進行手術操作,切除大腸或直腸中的癌變組織,較傳統開腹手術創傷小,恢復快,術後疼痛較少;會因解剖位置與腫瘤轉移情形不同,切除的腸道長度不同,醫師會根據個人情況精確切除腸道,不會切除過多或不足,且因大腸不具主要吸收營養的功能,切除並不會造成日後營養不良。
張榮彬醫師強調,大腸鏡還可直接檢查腸道內有無息肉、潰瘍、發炎及出血點等,發現有異常時能進一步做治療處置,如息肉切除、切片檢查、止血術等,及早診斷與及時手術治療,才能避免延誤病情。
張榮彬醫師表示,大腸直腸癌常見風險因子包括年齡、家族史、吸菸、喝酒、高脂肪飲食、低纖維飲食、排便習慣不正常等,五十歲以上男性多於女性,長期進食高脂肪、紅肉、高動物蛋白、低纖維飲食及油炸食品者,以及久坐、缺乏運動、肥胖、排便習慣不正常及少喝水為高風險因子;很多大腸內息肉日久就會成為癌發病灶,提醒有家族史或相關病史患者,最好從青少年時期開始做大腸息肉篩查,否則到四十五歲時,有九成機會罹患大腸直腸癌。
張榮彬醫師說,大腸直腸癌常見症狀包括腹脹或腹痛、血便或黏液便、排便習慣改變、大便變細、貧血、腹瀉或便秘等,且因糞便生理形成關係,左右側大腸癌臨床表現不同,左側大腸癌最常見症狀是排便習慣改變,不是拉肚子就是便秘,右側大腸癌則是常見大變潛血、慢性貧血、體力衰退等,以大腸鏡檢查組織切片最為準確,若有相關風險因子存在或長時間症狀未緩解,會建議至門診就診並接受醫師評估。
張榮彬醫師指出,腹腔鏡大腸直腸癌切除手術屬微創手術,是利用腹腔鏡及相關器械通過小切口進行手術操作,切除大腸或直腸中的癌變組織,較傳統開腹手術創傷小,恢復快,術後疼痛較少;會因解剖位置與腫瘤轉移情形不同,切除的腸道長度不同,醫師會根據個人情況精確切除腸道,不會切除過多或不足,且因大腸不具主要吸收營養的功能,切除並不會造成日後營養不良。
張榮彬醫師強調,大腸鏡還可直接檢查腸道內有無息肉、潰瘍、發炎及出血點等,發現有異常時能進一步做治療處置,如息肉切除、切片檢查、止血術等,及早診斷與及時手術治療,才能避免延誤病情。